
سلامت الکترونیک در مقابل کرونا (مقاله ای از دکتر سعیدرضا عاملی)
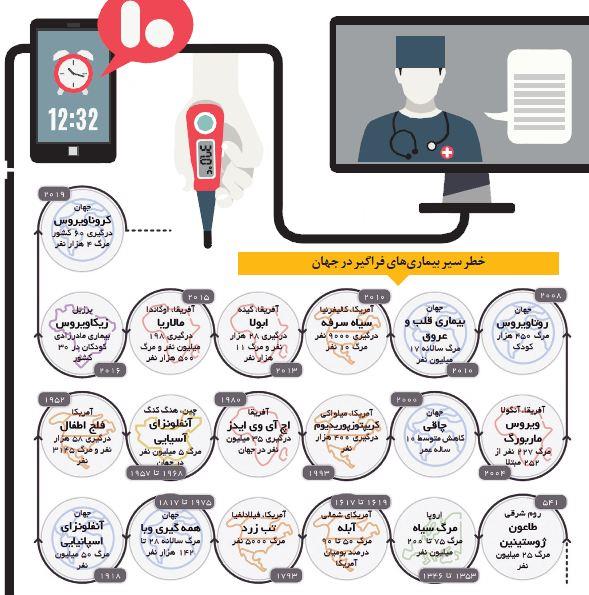
سعیدرضا عاملی_استادگروه ارتباطات دانشکده علوم اجتماعی و دانشکده مطالعات جهان ، دانشگاه تهران در طول تاریخ، همواره شیوع بیماریهای عفونی، از شیوع طاعون در آتن (۴۳۰ق.م) که نخستین بیماری عفونی فراگیر بود تا کووید ۱۹ که جدیدترین بیماری فراگیر در وسعت جهانی است، خسارتهای جبرانناپذیری بر انسان و حیات اجتماعی و اقتصادی او داشته است. نگاهی به خطر سیر بیماریهای فراگیر نشان میدهد که فاصله شیوع چنین بیماریهایی در دهه اخیر نسبت به قبل کوتاهتر شده است . در دوره معاصر، در شرایط تهدید ویروسهای فراگیری مانند کرونا یا حوادث طبیعی مثل سیل و زلزله، خدمات سلامت الکترونیکی، امکان مهم تامین سلامت عمومی، اعم از پیشگیری، رصد، تشخیص، اولویتبندی اقدامات، درمان و پیگیری است. درواقع زمانی که ریسک بیماری به سطح همه مردم نزدیک میشود، امکان اتصال مردم به شبکه ارتباطی مشترک (اینترنت)، که امروز نزدیک به ۶۰میلیون نفر جمعیت ایران امکان دسترسی به اینترنت و شبکههای ملی و بینالمللی اجتماعی را دارند (مرکز برنامهریزی و نظارت راهبردی سازمان فناوری اطلاعات، ۱۳۹۸)، فرصتی مهم برای کاهش توسعه بیماریها و ارائه خدمات بهداشتی و سلامت عمومی و درمان فراگیر از طریق ارائه دانشهای لازم عمومی و فردی بهحساب میآید. بر این اساس، مرور اجمالی ظرفیتهای سلامت الکترونیکی در ارائه مراقبتهای سلامت در زمان شیوع بیماریهای فراگیر مانند کووید ۱۹از اهمیت بالایی برخوردار است.
مفهوم سلامت الکترونیک اصطلاح «سلامت الکترونیک» نخستین بار در سال ۱۹۹۹ در سطح آکادمیک مطرح شد. تا پیش از آن، این مفهوم در بخش صنعت و بازاریابی در ارتباط با هر چیزی که مرتبط با رایانه و پزشکی بود، مورد استفاده قرار میگرفت. ایزنباخ (۲۰۰۱) در مقاله «سلامت الکترونیکی چیست؟» این مفهوم را بهعنوان «زمینه در حال ظهوری میان انفورماتیک پزشکی، سلامت عمومی و کسب و کار تعریف کرده که به خدمات و اطلاعات مربوط به سلامت که از طریق اینترنت و فناوریهای مرتبط با آن ارائه میشود یا بهتر میشود، اشاره دارد. سازمان بهداشت جهانی نیز (۲۰۱۹) سلامت الکترونیکی را بهعنوان «استفاده مقرون بهصرفه و امن از فناوریهای اطلاعاتی و ارتباطاتی برای پشتیبانی از سلامت و زمینههای مرتبط با سلامت تعریف کرده که شامل خدمات مراقبت سلامت، نظارت بر سلامت، ادبیات سلامت، و آموزش، دانش و تحقیق سلامت است». ویژگیهای سلامت الکترونیکی کارایی: کارایی یکی از وعدههای سلامت الکترونیکی در حوزه مراقبت است که کاهش هزینهها را بهدنبال دارد. یکی از روشهای کاهش هزینهها، اجتناب از تشخیص تکراری یا غیرضروری یا مداخلات درمانی از طریق امکانات ارتباطی پیشرفته میان مؤسسات خدمات بهداشت و درمان و از طریق درگیری و مشارکت بیمار است. بهبود کیفیت مراقبت: افزایش کارایی نهتنها هزینهها را کاهش میدهد، بلکه همزمان کیفیت را بهبود میبخشد. سلامت الکترونیکی ممکن است کیفیت مراقبت سلامت را برای مثال از طریق امکانپذیر کردن مقایسه میان تأمینکنندگان مختلف، درگیر کردن مصرفکنندگان و هدایت بیماران به سوی بهترین تأمینکننده بهبود بخشد. مبتنی بر شواهد بودن: مداخلات سلامت الکترونیک باید مبتنی بر شواهد باشد، به این معنا که اثربخشی و کارایی آن باید از طریق ارزیابی دقیق علمی و با توجه به سابقه مورد، ثابت شود. توانمندسازی مصرفکنندگان خدمات و بیماران: با ایجاد پایگاههای دانش پزشکی و پروندههای الکترونیکی شخصی در دسترس برای دریافتکنندگان خدمات از طریق اینترنت، سلامت الکترونیکی راههای جدیدی برای پزشکی بیمارمحور ایجاد میکند. تعامل پزشک و بیمار: تشویق رابطه جدید میان بیمار و متخصصان سلامت به سمت مشارکت واقعی، جایی که تصمیمات بهصورت اشتراکی اتخاذ میشود. آموزش پزشکان: آموزش پزشکان از طریق منابع برخط (آموزش مداوم پزشکی) و مصرفکنندگان (آموزش سلامت، اطلاعات پیشگیری برای مصرف کنندگان) اهمیت دارد. تبادل اطلاعات: امکانپذیری تبادل و ارتباط اطلاعات به شکل استاندارد میان سازمانهای حوزه مراقبت سلامت. گسترش حوزه خدمات بهداشت و درمان: دامنه مراقبت سلامت، مافوق مرزهای قراردادی است؛ به این معناست که در سلامت الکترونیکی به مصرفکنندگان این فرصت را میدهد تا به سهولت خدمت سلامت را بهصورت برخط از تأمینکنندگان جهانی دریافت کنند. اخلاقیات: سلامت الکترونیکی شامل اشکال جدیدی از تعامل پزشک و بیمار بوده و چالشها و تهدیدهای جدید اخلاقی از قبیل رضایت بیمار، حفظ حریم خصوصی بیمار، محرمانگی اطلاعات مربوط به سلامت بیمار و برابری به همراه دارد. خدمات عادلانه: ارائه عادلانه خدمات سلامت ازجمله اهداف سلامت الکترونیکی است و پیادهسازی و اجرای آن براساس اصل برابری و عدالت اهمیت زیادی دارد».

سلامت همراه با گسترش موبایل در حوزه «سلامت الکترونیکی»، کاربرد فناوریهای موبایل، مفهوم «سلامت همراه» را مطرح کرده که با هدف بهبود سلامت عمومی گسترش یافته است. این مفهوم برای نخستین بار توسط لاکسمینارایان و استپانیان در سال ۲۰۰۰مطرح شد و پس از آن عمومیت یافت. در سال ۲۰۰۳، استپانیان و لاکال سلامت همراه را بهعنوان «فناوریهای ارتباطی و شبکهای همراهِ در حال ظهور برای سیستمهای مراقبت سلامت» تعریف کردند و در ادامه در سال ۲۰۰۴، استپانیان و دیگر همکارانش در تکمیل مطالعات پیشین خود توضیح دادند که سلامت همراه مفهومی است که «حوزههای شبکهسازی، رایانش موبایل، سنسورهای پزشکی و دیگر فناوریهای ارتباطی در مراقبت سلامتی» را پوشش میدهد و بر این اساس، سلامت همراه اشاره به «رایانش موبایل، سنسور پزشکی و فناوریهای ارتباطاتی برای مراقبت سلامت» دارد. همچنین در سال ۲۰۰۶، استپانیان و همکارانش کتاب «سلامت همراه: سیستمهای در حال ظهور سلامت همراه» را تألیف کردند که در آن، سلامت همراه بهعنوان «فناوریهای در حال ظهور ارتباطات و شبکه موبایل برای سیستمهای مراقبت سلامت» تعریف شده است. «سازمان جهانی بهداشت» (۲۰۱۱) نیز سلامت همراه را بهعنوان «فعالیت پزشکی و سلامت عمومی که با دستگاههای موبایل مانند تلفنهای همراه، دستگاههای کنترل بیمار، دستیار دیجیتال شخصی و دیگر دستگاههای بیسیم پشتیبانی میشود»، تعریف کردهاند. کمیسیون اروپا (۲۰۱۵، ۲۰۱۴) تعریف سازمان بهداشت جهانی را پذیرفته و در تکمیل آن، علاوه بر دستگاههای مذکور، سلامت همراه را شامل «اپلیکیشنهایی چون اپلیکیشنهای سبک زندگی و تندرستی که میتواند به دستگاههای پزشکی یا سنسورها متصل شود و همچنین سیستمهای راهنمای شخصی، یادآوریکنندههای اطلاعات سلامت و پزشکی که از طریق پیامک فراهم میشود و پزشکی از راه دور که بهصورت بیسیم تأمین میشود»، دانسته است. سلامت همراه، ابزار پشتیبانیکننده و حمایتگر برای مدیریت و تأمین مراقبت سلامت بوده و مزایای زیادی دارد که مهمترین آنها عبارتند از: گسترش سیستم سلامت بیمارمحور: سلامت همراه، مراقبت سلامت را به خانه آورده و این ظرفیت را دارد که بخش سلامت را به سمت «غیرمرکزی شدن» و «مراقبت سلامت بیمارمحور» ببرد و لذا «حق خود تعیینکننده بودن» را تشویق میکند. درحقیقت سلامت همراه به توانمندسازی افراد کمک میکند و به آنها این توانایی را میدهد تا بهصورت فعالانهای سلامت خود را مدیریت کنند و با راهکارهای کنترل از راه دور و فناوریهای مسیریابی ماهوارهای در دستگاههای موبایل و خودارزیابی و خودعیبیابی، زندگی مستقلانهتری داشته باشند (کمیسیون اروپا، ۲۰۱۵، ۲۰۱۴). همچنین فناوریهای همراه میتوانند عوامل مختلف صنعت علوم سلامت را از طریق «جهتدهی الگوی بیمارمحور به سوی اجتماعمحور و یکپارچگی و شبیهسازی به زندگی واقعی» تسهیل کنند و محیطی مبتنی بر «تقاضا» را بهوجود آورند (مرکز دلویته، ۲۰۱۲، بهنقل از عاملی، ۱۳۹۶). عدالت در ارائه خدمات سلامت: امروزه تعداد قابل توجهی از مردم، به اطلاعات و خدمات سلامت از طریق تلفنهای همراه دسترسی دارند. سلامت همراه امکان دسترسی به خدمات و مهارتهای سلامت و اطلاعات مربوط به حفظ زندگی حتی در دورافتادهترین نقاط کشورهای کمتر توسعه یافته یا در حال توسعه که دسترسی محدودی به اطلاعات سلامت دارند را فراهم کرده است و در توسعه ارزشهای همبستگی و برابری نقش مهمی دارد (کمیسیون اروپا، ۲۰۱۵). ترویج سبک زندگی سالم: یکی از مزایای سلامت همراه، ایجاد دسترسی به خدمات تشویقکننده سلامت است. بهعبارت دیگر، سلامت همراه «ایجاد تغییرات مثبت برای انجام رفتارهای سالم» را ترویج میکند (سازمان جهانی بهداشت، ۲۰۱۸). مراقبت سلامت کارآمدتر: سلامت همراه از طریق برنامهریزی بهتر، ارتباطات بهموقع و کاهش مشاورههای غیرضروری و متخصصان آمادهتر، میتواند روش کارآمدتر و مؤثرتری برای ارائه مراقبت سلامت فراهم کند. علاوه بر این، تحلیلهای بزرگدادههایی که سلامت همراه تولید میکند، میتواند به بهبود اثربخشی مراقبت سلامت و پیشگیری از بیماری کمک کند (کمیسیون اروپا، ۲۰۱۴). افزایش امید به زندگی: ابزارهای خودارزیابی و تشخیص از راه دور سلامت همراه در تشخیص مسائل مربوط به سلامت اهمیت زیادی دارد و دادههایی را در اختیار تأمینکنندگان خدمات مراقبت سلامت قرار میدهد تا بتوانند به موقع مداخله مؤثری کنند. چنین رویکردی، ظرفیت بهبود کیفیت زندگی و حتی افزایش امید به زندگی را دارد (کمیسیون اروپا، ۲۰۱۴). کاهش هزینههای سلامت عمومی: نتایج مطالعه سازمان جهانی بهداشت در سال ۲۰۱۱نشان میدهد که سلامت همراه در کشورهای با درآمد بالا برای از میان برداشتن هزینههای مراقبت سلامت همراه به پیش میرود، اما در کشورهای در حال توسعه، اساسا برای تأمین دسترسی به مراقبت اولیه ارائه میشود (کمیسیون اروپا، ۲۰۱۴). ایجاد پایگاه دادههای بزرگ: سلامت همراه «واکاوی حجم زیادی از دادههای مربوط به سلامت» را تسهیل میکند. این دادهها میتواند در پایگاههای داده بزرگی ذخیره شوند و دارای ظرفیت «تقویت پژوهش و نوآوری مراقبت سلامت» هستند. همچنین آنها پژوهشگران و دانشمندان را قادر به «درمان بهتر بیماری از طریق جستوجوی الگوها در مقیاسی وسیع و یا رسیدن به نتایج جدید» کرده و به «توسعه مکانیسمهای پیشرفتهتری برای تشخیص و پیشگیری از بیماری» کمک میکنند و میتوانند «مدلهای کسب و کار نوآورانهای» را در این زمینه توسعه دهند. علاوه بر این، رایانش ابر، نقش مهمی در افزایش ظرفیت ذخیره و پردازش داده دارد که برای مدیریت چنین حجمی از داده و اطمینان از دسترسپذیری آن در هر زمان و هر مکانی لازم است. کاربردهای فناوریهای جدید در مبارزه با بیماریهای فراگیر فناوریها امکان متوقف کردن انتشار بیماریهای فراگیر را ندارند، اما میتوان از آنها در سطوح مختلفی استفاده کرد. برخی کاربردهای فناوریهای جدید که میتوانند در زمان شیوع چنین بیماریهای استفاده شوند، در ادامه مطرح میشود. اینترنت اشیا و تشخیص آلودگیهای محیطیامروزه مدلهای تشخیص اپیدمی مبتنی بر اینترنت اشیا مورد توجه قرار گرفته است. فناوریهای مبتنی بر اینترنت اشیا با استفاده از دیوایسها و سیستمهای مختلف، امکان کنترل، پیشبینی و پایش دائمی افراد و محدودههای آلوده و تحلیل روابط و رفتارهای افراد را فراهم میکنند و قادر به پیشبینی و تشخیص ایپدمی همراه با افزایش آگاهیبخشی عمومی هستند. برای مثال، ماسودا و هولم (2013) یک سیستم پیشبینی و کنترل بیماری عفونی را با استفاده از شبکههای موقتی طراحی کردند و مطرح میکنند که دادههای موقتی، توانایی فهم پویایی گروههای اجتماعی را با توجه به زمان و گسترش بیماری دارد و میتواند به یافتن روشهای بهتری برای تجزیه و تحلیل، پیشبینی و کنترل بیماری فراگیر کمک کند. شبکههای موقتی، چارچوب مدلسازی برای فهم گسترش اپیدمی در شبکههای اجتماعی هستند که ماسودا و هولم از این چارچوب استفاده کردهاند تا سیستم کنترل و پیشبینی بیماری عفونی را طراحی کنند. در مطالعه دیگری، سوود و ماهاجان ، سیستم مبتنی بر اینترنت اشیا را برای تشخیص و مدیریت گسترش ویروس چیکونگونیا طراحی کردند که این سیستم تنها برای تشخیص این ویروس بود و برای تشخیص ویروس دیگری ممکن است کاربرد نداشته باشد. همچنین ساندهو و همکارانش سیستم نظارت و کنترل آنفلوآنزا نوعA (1N1H) را با استفاده از تجزیه و تحلیل شبکه اجتماعی طراحی کردند که مکانیسم طراحی شده در جمعآوری و تجزیه و تحلیل دادههای بهدست آمده از سنسورهای اینترنت اشیا و رایانش ابری بسیار سودمند بود.

بزرگ دادهها و یادگیری ماشین راهی برای یافتن الگوی توسعه بیماریهای مسری امروزه از فناوریهای علم داده در مبارزه با شیوع بیماریهای عفونی استفاده میشود. این فناوریها دادههای مختلف در ارتباط با بیماری فراگیر را جمعآوری و با نقشه و محل دادهها ترکیب میکند و لذا میتواند بهعنوان راهکاری برای شناسایی مسیر گسترش بیماری و جمعیتهایی که بالقوه در معرض ابتلا هستند، درنظر گرفته شود. درواقع تجزیه و تحلیل بزرگ داده، شامل جمعآوری حجم زیادی از دادههای ساخت یافته و ساخت نیافته، بیرون کشیدن ارزش از دادهها، تجزیه و تحلیل یافتهها و استفاده از آن در تصمیمگیری است. در ارتباط با بیماریهای فراگیر، استفاده از چنین فرایندی امکان پاسخگویی علمی و درست را فراهم میکند. همچنین با توجه به پیچیدگی بیماریهای فراگیر مدرن، راهکاری چندوجهی موردنیاز است و راهکارهایی که صرفاً براساس بزرگ داده هستند، ممکن است که خروجی معنادار و ملموسی را ندهد. لذا تلاشهای اخیر متمرکز بر مبارزه با بیماریهای فراگیر با بهکارگیری دادههای واقعی و بهروز از منابع مختلف مانند اینترنت اشیا یا شبکههای اجتماعی است که دادههای کاربردیتری را جمعآوری و اثربخشی تجزیه و تحلیل داده را بهتر میکند (گزارش کمیسیون پهنباند برای توسعه پایدار، ۲۰۱۸). هوش مصنوعی و روباتیک در بیماریهای سرایتپذیر مثل کرونا پزشکی از راه دور نقش کلیدی را در زمان شیوع بیماریهای فراگیر داردو دستگاههای روباتیک میتوانند در چنین مواقعی استفاده شوند. برای مثال، میتوان از روباتها برای نمونهگیری از بیمار و یا بررسی علائم بیماری وی استفاده کرد یا از هوش مصنوعی در تختخوابهای بیمارستانها برای کنترل علائم بیمار و یا حرکت خودکار در مواقع نیاز بهره گرفت و از به خطر افتادن پزشک و پرستار و سرایت بیماری مثل کرونا به دیگران جلوگیری کرد. همچنین برخی روباتها برای حمل زبالههای بیمارستانی یا ضدعفونی اتاقهای آلوده بهکار گرفته میشوند که در کاهش مرگومیر پرسنل و کادر درمانی مؤثر است.البته بیماری و ویروس نتیجه شکستن قوانین الهی درخصوصی طبیعت (آبها، خاک، هوا، گیاهان و اشجار)، جسم و رفتار و روح انسان است که منجر به تخریب و آلودگی طبیعت، آبها، هوا و بیماریهای جسمی و رفتار فردی و اجتماعی جامعه انسانی میشود. خداوند حقیقت جهان هستی را تدبیر کرده و هر نوع خروج از این حقیقت که در واقع همان قاعده و قوانین هستی است، منجر به بلاهای عمومی میشود.بهطور حتم فناوریهای جدید، الزامات جدیدی را برای سلامت، بهداشت و درمان بهوجود آورده که نیازمند به باز مهندسی نظام پزشکی با توجه به شرایط جدید هستیم. ورود به دوره ظهور فناوریهای جدید و عصر اتصالگرایی ، هوشمندسازی و اتوماتیکشدن همه انواع ارتباط و اتصال همه انسانها، اطلاعات، اشیاء و فرایندها به دیوایسها بر بستر الگوریتمی برنامهپذیر و با توانش دادهپردازی، دادهکاوی و هوشمندسازی اخطارها، یک نوع ظرفیت اخطار هوشمند برای توجه دادن به بیماری، درمان و خودمراقبتی با ظرفیت همه کاربران متصل به فضای مجازی یا شبکههای داخلی ارتباطی فراهم کرده است. از سوی دیگر، ظهور پزشکی جدید در قالب رادیولوژی مداخلهای، بیمارستان مجازی، پرستاری از راه دور، جراحی از راه دور، داروخانه از راه دور، توانمندسازی از راه دور، پایش از راه دور و آموزش پزشکی از راه دور، مشاوره از راه دور و کمکهای اورژانس و اضطراری از راه دوره امکانپذیر شده است. ظرفیت سلامت و پزشکی از راه دور، اهمیت مکان و فاصله را کمرنگ کرده و در بسیاری از موارد اساساً اهمیت مکان و فاصله را از بین برده است. لذا با وجود تواناییهای قدرتمند و فراگیر سلامت و پزشکی جمهوری اسلامی ایران، نیازمند تقویت قدرت سلامت و پزشکی مرتبط با فناوریهای جدید هستیم. بدیهی است هرگز از پزشک حضوری، عینی و فیزیکی بینیاز نمیشویم اما بسیاری از عرصهها در پیوند با فناوریهای جدید و بازتعریف مهندسی پزشکی قابلیت نظاممندتر، محاسبهایتر و کارآمدتر پیدا خواهد کرد. اهمیت سلامت و پزشکی دوفضایی در پایش، تشخیص و درمان بیماریهای مزمن، مخاطرات ناشی از حوادث طبیعی مثل سیل و زلزله و بیماریهای سرایتبخش مثل همین ویروس جدید کرونا و بیماری کووید ۱۹روشن و بدیهی است. این ظرفیت امکان مهمی است در جهت تأمین همکاریهای مردمی ناظر بر خودمراقبتی عمومی، خدمات مهارتی در قالب پرستاری از راه دور، مشاوره از راه دور و درمان فراگیر و همه مقولههای مرتبط با فضای هوشمند مجازی که یک ضرورت جدی است. یکپارچگی راهکارهای سلامت در مبارزه با بیماریهای فراگیر روند یکپارچگی راهکارهای سلامت الکترونیک و سلامت همراه در سیستمهای سلامت عمومی بهدلیل نقش مهمی است که سلامت الکترونیک و سلامت همراه در تمامی مراحل فرایند ارائه مراقبت سلامت، اعم از پیشگیری، تشخیص، تصمیمگیری، درمان و پیگیری دارد. مرحله پیشگیری: در مرحله پیشگیری، سلامت الکترونیکی بهمنظور پیامرسانی و فعالیتهای آموزشی و اطلاعرسانی و آگاهیافزایی درخصوص بیماری و نحوه انتشار آن و همچنین نشان دادن و تشویق عادات سالم رفتاری برای جلوگیری از ابتلا به آن استفاده میشود. درواقع سلامت الکترونیکی با دسترسپذیر کردن اطلاعات سلامتی، اثربخشی پیشگیری از بیماری و آموزش امور مرتبط با سلامت عمومی را افزایش میدهد و بهرهوری سیستمهای سلامت را از طریق نوآوریهای فناورانه بیشتر میکند. در این مرحله، سایتها و اپلیکیشنهای سلامت الکترونیکی برای آموزش و آگاهیبخشی مورد استفاده قرار میگیرند و در آنها بهطور مستقیم اطلاعاتی در مورد شیوههای مراقبت و پیشگیری از ابتلا به بیماری و کاهش استرس، روشهای آزمایش، خودتشخیصی و خوددرمانی و مدیریت بیماری ارائه شود. مرحله تشخیص: در مرحله تشخیص بیماری، سلامت الکترونیکی میتواند با معرفی علائم و نشانههای ابتلا به بیماری کووید ۱۹، امکان تشخیص از راه دور را فراهم کند. همچنین تعامل با متخصصان و پزشکان در تشخیص سریعتر بیماری و بهتر شدن کنترل وضعیت بیماری سودمند است، زیرا تشخیصندادن بهموقع میتواند اثرات جبرانناپذیری داشته باشد. در این مرحله، سلامت الکترونیکی از سایتها و اپلیکیشنها برای تعامل بیمار با پزشک و جمعآوری دادهها در مورد موارد ابتلا به بیماری استفاده میکند که دادههای جمعآوریشده میتواند مورد استفاده تأمینکنندگان حوزه سلامت عمومی و سیاستگذاران باشد. همچنین سایتها و اپلیکیشنهای سلامت الکترونیکی میتواند برای «پایش از راه دور» استفاده شود که شامل پایش شرایط سلامتی شهروندان هستند. مرحله تصمیمگیری: زمانی که تشخیص صورت گرفت، فرد مبتلا شده و پزشک باید تصمیماتی اتخاذ کند و سلامت الکترونیکی میتواند به روشهای مختلفی در تصمیمگیری سودمند باشد. در این مرحله، سلامت الکترونیکی درخصوص مراکز درمانی که بیمار باید به آنها مراجعه کرد و نحوه مراجعه به آنها میتواند نقش مهمی داشته باشد. سایتها و اپلیکیشنهای سلامت الکترونیکی میتواند برای کارکنان بخش مراقبت سلامت و پزشکی، مشاوره و اطلاعات لازم و موردنیاز را فراهم و به توانمندسازی آنها در فرایند تصمیمگیری کمک کند. مرحله درمان: در طول درمان، فناوری جدید میتواند برای مدیریت علائم و وضعیت بیمار یا برای خودمدیریتی بیمار و کنترل لحظهای بیمار استفاده شود. در این مرحله درصورت ابتلای خفیف به ویروس کرونا که امکان مراقبت در خانه وجود دارد، سلامت الکترونیکی فرصتهایی برای خودمراقبتی و خودمدیریتی بیماری، مشارکت بیمار در بهبود سلامت خود، ارائه خدمات شخصی شده، اطمینان از رعایت رژیم دارویی و کاهش هزینههای درمان فراهم میکند. مرحله پیگیری: در ادامه، پس از اینکه بیمار درمان شد، فعالیتهای پیگیری مانند اندازهگیری علائم بازگشت مجدد بیماری یا اطمینان از رعایت رژیم دارویی و غذایی باید مورد توجه باشد که سلامت الکترونیکی میتواند از آن پشتیبانی کند.


